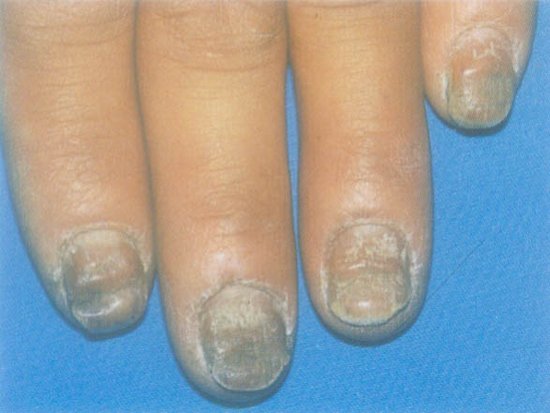
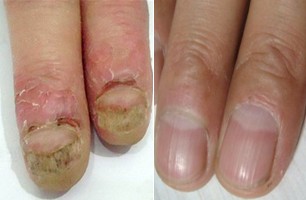
恶性黑素瘤是一种非常严重的皮肤恶性肿瘤,皮肤恶性肿瘤导致的死亡病例中恶性黑素瘤(Malignant Melanoma,MM)占到90%1。研究证实早期诊断、规范的诊治流程是改善MM预后的关键因素。
恶性黑素瘤危险因素包括肤色、种族、日光照射、局部外伤等。部分恶性黑素瘤起源于色素痣。由于中国人肢端型恶性黑素瘤较为多见,所以对于发生于手脚的色素痣要特别重视,尤其是当原有色素痣有明显变化,直径大于3mm时。年龄越大,发生恶性黑素瘤的可能性就越大,所以中老年人更要重视有变化或位于高危部位的色素痣。对于先天性色素痣,如果面积较大,也要给予足够重视,尤其在中年以后先天性色素痣出现变化时。这里要强调,色素痣不能采用激光、冷冻或化学药品治疗,一方面美观效果不能保证,另一方面会失去及时明确诊断的机会。早期恶性黑素瘤及其它一些皮肤恶性肿瘤很容易与色素痣混淆。如果要去除色素痣,请选择美容切除加病理检查。
恶性黑素瘤的临床及病理特征
黑素瘤分为原位恶性黑素瘤和侵袭性恶性黑素瘤。早期恶性黑素瘤多为黑色斑片,随着病情加重,斑片可以隆起变大,逐渐形成结节,还可以发生溃疡。部分恶黑呈现皮肤色,又叫作无色素的恶性黑素瘤。 欧美高加索白种人最常见的是浅表扩散型恶性黑素瘤,主要分布于躯干和四肢,从病理上看主要是以水平侵袭为主。中国人肢端型恶性黑素瘤最常见,其中一半病例会累及指趾甲和指趾远端组织,另一半发生于掌跖等部位。肢端型恶性黑素瘤早期多为水平增生侵袭,晚期可以形成结节垂直侵袭。中国人粘膜恶黑的发生率高于白种人,故而还要重视粘膜部位的黑斑。对于头面部反复切除仍复发的“色素痣”,要考虑恶性雀斑样痣的可能。
恶性黑素瘤的药物治疗共识与进展
治疗MM最常用的药物是大剂量干扰素。过去采用300万至500万单位每周三次的方案,目前该方案已被大剂量干扰素治疗所取代。在中国MM诊治指南中,推荐应用大剂量α-2b干扰素治疗1年(1500wiu/m2d1-5X4w,900 wiu/m2 tiw X48w),或者1个月(1500wiu/m2d1-5X4w)。该推荐剂量较国外2000wiu/m2略低。
MM的一线化疗药物是达卡巴嗪、替莫唑胺3。达卡巴嗪被认为是晚期黑素瘤药物治疗的“金标准”,目前尚未有其他化疗药物在疗效上超越达卡巴嗪。替莫唑胺是达卡巴嗪的衍生物,在三期试验中发现疗效与达卡巴嗪相似,其优点是可以通过血脑屏障,能有效降低中枢神经系统的复发。 2011年Ipilimumab被美国FDA批准用于MM的治疗,该药物是近30年来首个被确认可以延长晚期MM患者总生存期的药物。它的批准也被认为是免疫靶向治疗的新纪元8。
中国MM病例中BRAFV600变异率接近26%。Ⅰ、Ⅱ期临床试验已证实了Vemurafenib能有效抑制BRAFV600突变,有效率约为60-80%。在一项多中心Ⅲ期随机对照研究中,比较Vemurafenib和达卡巴嗪在BRAFV600变异患者中的疗效,结果Vemurafenib的有效率达到48.4%,而达卡巴嗪只有5.5%存。
伊马替尼(Imatinib,KIT抑制剂)正被研究用于KIT基因突变的晚期黑色素瘤患者。伊马替尼的有效率可达到23.3%,其中11号或13号外显子突变的患者对伊马替尼更为敏感。
恶性黑素瘤各期治疗选择
皮肤科常见早期MM病例,而且以肢端型为主。通常皮肤科医生可以独立开展局部MM皮损扩大切除及缺损的成形修复,腹股沟、腋窝区域前哨淋巴结活检等。如果条件允许,也可以开展淋巴结清扫。术后的药物治疗须由有经验的医生监督实施。
MM病理分期为原位癌至Ia期的病例,单纯扩大切除皮损即可,切除范围依据Breslow深度。
MM病理分期Ib至II期的病例,同样以单纯扩大切除为主要治疗手段,建议术后追加干扰素治疗。
MM病理分期为III期的病例,MM局部扩大切除,还需清扫相应区域淋巴结,术后追加干扰素治疗,必要时实施ILP或ILI治疗。
MM病理分期为IV期的病例,尽可能切除病灶和淋巴结清扫。建议进行基因筛查,针对有基因突变的病例依据突变基因选择不同的有针对性的治疗药物。BRAF V600突变的患者应用Vemurafenib,KIT突变的患者采用伊马替尼。对于无基因变异的患者建议应用Ipilimumab,达卡巴嗪或替莫唑胺治疗。必要时可以辅助放疗缓解转移灶引发的症状。
最新文章
推荐阅读
- 青少年脱发的原因有什么174阅读
- 痤疮的护理工作都有哪些182阅读
- 对荨麻疹如何有效的预防910阅读
- 痤疮的日常护理工作怎样做199阅读
- 荨麻疹的日常护理工作怎样做220阅读
- 黄褐斑有哪些注意的事项170阅读
- 导致脱发的原因有哪些151阅读
- 皮肤过敏患者应当如何调理535阅读
- 牛皮癣患者的预防措施有什么452阅读
- 痤疮的护理方法哪些是较常见的呢423阅读
- 痤疮患者应该怎样的正确治疗337阅读
- 荨麻疹患者治疗期间需要注意哪些事391阅读
- 得了痤疮生活中应该怎么护理277阅读
- 诱发荨麻疹的发病原因都有哪些呢377阅读
一周热门


- 郑州大学第一附属医院皮肤科2012-12-11 18:49:34
- 纹身与刺青的区别是什么?2012-11-23 15:54:24
- 黄石市第一人民医院皮肤科2012-12-07 11:02:19
- 皮肤淀粉样变的危害及护理2012-09-24 10:16:36
- 男性艾滋病初期症状有哪些?2012-09-17 20:58:26
热点排行
- 1
491阅读初期白癜风应该怎么治疗
- 2
420阅读白癜风的病因都有哪些呢
- 3
331阅读白癜风检查诊断的方法是什么
- 4
302阅读常见的白癜风的治疗方法有什么呢
- 5
279阅读日常辅助白癜风治疗的方法有哪些
- 6
263阅读白癜风为什么容易误诊呢?
- 7
253阅读成人白癜风是怎么引起的
- 8
206阅读得白癜风的原因有哪些
- 9
206阅读青少年白癜风为什么更容易复发
- 10
189阅读初期白癜风是什么样的
- 1
651阅读牛皮癣以及头部牛皮癣的护理
- 2
452阅读牛皮癣患者的预防措施有什么
- 3
396阅读牛皮癣针灸治疗效果
- 4
326阅读常见的牛皮癣治疗方法有哪些
- 5
299阅读醋能治牛皮癣吗
- 6
298阅读成人背部牛皮癣会不会复发呢
- 7
271阅读牛皮癣患者的饮食注意事项
- 8
264阅读常见的牛皮癣的症状有哪些
- 9
236阅读手部牛皮癣的护理方式有哪些
- 10
212阅读牛皮癣疾病出现后患者该如何治疗
- 1
457阅读腿部鱼鳞病怎么治疗呢
- 2
294阅读鱼鳞病看中医西医是怎么治疗的
- 3
268阅读中学生小腿患上寻常型鱼鳞病怎么办
- 4
263阅读男性鱼鳞病患者该如何护理
- 5
257阅读鱼鳞病患者应该如何洗脸和洗澡
- 6
252阅读鱼鳞病治疗和护理方面的常识
- 7
235阅读女性鱼鳞病患者要如何诊断呢
- 8
235阅读鱼鳞病对我们的影响有哪些呢
- 9
209阅读女性要多注意鱼鳞病带来的危害
- 10
196阅读鱼鳞病需要如何护理才能缓解病情
- 1
910阅读对荨麻疹如何有效的预防
- 2
528阅读为什么肥胖、妊娠会引起荨麻疹
- 3
391阅读荨麻疹患者治疗期间需要注意哪些事
- 4
377阅读诱发荨麻疹的发病原因都有哪些呢
- 5
370阅读荨麻疹发病后有哪些症状
- 6
337阅读痤疮患者应该怎样的正确治疗
- 7
333阅读荨麻疹在治疗过程中的注意事项
- 8
312阅读血疹性荨麻疹的病因及症状
- 9
275阅读荨麻疹的常见症状有哪些?
- 10
260阅读荨麻疹的引起原因都有哪些呢
最新内容
- 荨麻疹患者饮食上需要注意什么?2019-04-30 11:09:53
- 女孩脸上出现青春痘的原因?2019-04-29 13:58:38
- 灰指甲有哪些危害?2019-04-29 13:41:17
- 灰指甲治疗方法?2019-04-29 11:56:50
- 夏季皮肤过敏的原因?2019-04-28 14:48:49